Prof. Emerit Univ. Dr. Mircea Onofriescu, Şef Clinică Obstetrică I, Maternitatea „Cuza Vodă“, Iaşi: „Rujeola este o boală infecţioasă foarte contagioasă, cauzată de un virus ARN, membru al genului Morbillivirus (familia Paramyxoviridae). De obicei, anual apar epidemii de pojar la sfârşitul iernii sau primăvara, dar nu numai. Infecţia se transmite interuman, pe cale respiratorie. Odată infecţia stabilită, virusul diseminează de la nivelul celulelor epiteliului respirator la ganglionii limfatici locali. În a 2-a zi se produce viremia primară: virusul diseminează pe cale sanguină în diferite organe (tegument, plămâni, ficat, splină şi ganglioni limfatici). Majoritatea leucocitelor infectate sunt monocite (tip de globulă albă, monocelulară, de dimensiuni mari – n.r.). În zilele 5-7, după inoculare, se produce viremia secundară: cu extensia şi prelungirea infecţiei. În zilele 11 -14, după inoculare, cantitatea de virus produs este maximă, moment în care apar manifestările din prodrom (simptom precoce care precedă sau anunţă apariţia unei boli – n.r.), urmate de instalarea erupţiei cutanate. Apariţia acestei erupţii marchează începutul răspunsului imun şi iniţierea etapelor de eliminare a virusului. Infecţia rujeolică determină o scădere a imunităţii celulare, cu predispoziţie pentru infecţii bacteriene. Rujeola apare la peste 90% dintre indivizii seronegativi expuşi.
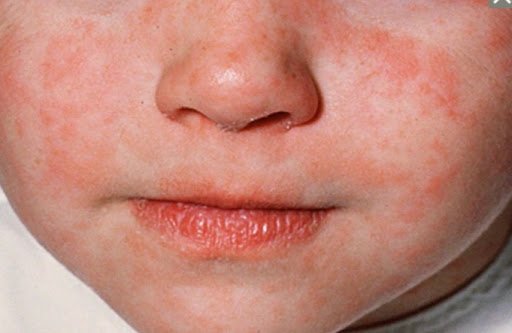
Infecţia se manifestă prin febră, inflamarea mucoasei nazale, conjunctivită şi tuse. Erupţia cutanată persistă 6-7 zile şi apare la 3-4 zile, după debut. Leziunile sunt maculopapuloase (mici pete roz usor ridicate- n.r.), care se albesc la presiune, ulterior devin confluente. Erupţia debutează în spatele urechii şi în regiunea cervicală superioară posterioară, apoi pe frunte şi obraji. Se extinde centrifug, către restul zonelor corpului, astfel că în a 3-a zi este prezentă pe faţă, gât, trunchi, extremităţi superioare şi inferioare. Erupţia începe să pălească după 4-6 zile de evoluţie (în aceeaşi ordine în care a apărut) şi se transformă într-o pigmentaţie brună. La dispariţia erupţiei, rămâne o fină descuamaţie (absentă pe palme şi tălpi). În această perioadă examenul fizic decelează modificări faringiene, inflamarea ganglionilor limfatici din zona cervicală şi febră, toate acestea persistând până în a 3-4-a zi de erupţie. Rujeola tipică are o durată de evoluţie de 7-10 zile. Febra care persistă după a 4-a zi de erupţie trebuie să ridice suspiciunea unei complicaţii. Complicaţiile pot fi consecinţa infecţiei virale sau secundare a unei infecţii bacteriene: otită medie, mastoidită, complicaţii respiratorii: laringită, laringo-traheită, bronşiolita bronhopneumonia, pneumonia lobară. Există şi posibilitatea afectării neurologice, care poate survini fie în cursul bolii acute, fie la luni sau ani de zile după episodul de rujeolă.
Infecţia este contagioasă 5 zile înainte şi 5 zile după apariţia erupţiei. Diagnosticul este cel mai adesea serologic şi se realizează prin teste de genul ELISA sau cel de inhibare a hemaglutinării. Anticorpii apar la 1-3 zile de la apariţia erupţiei şi ating nivelul maxim 3-4 săptămâni mai tîrziu, deci, serurile recoltate la interval de 7-14 zile permit decelarea unei creşteri de 4 ori a titrului anticorpilor. Izolarea virusului din secreţiile nazofaringiene nu este o tehnică de rutină.
Repausul la pat trebuie să dureze încă cel puţin 8-10 zile după apariţia erupţiei, din cauză că persoana respectivă se simte complet lipsită de energie. Tratamentul este, în principal, simptomatic, în cazul suprainfecţiilor bacteriene se recomandă antibiotice.
Gravidele cu serologie negativă pentru virusul rujeolic ar trebui să urmeze un tratament profilactic. Se poate administra imunoglobulină specifică intravenos, 400 mg/kgc timp de 6 zile de la expunere. Vaccinarea nu este indicată pe parcursul sarcinii. În schimb, se pot vaccina după naşterea copilului, fără să existe contraindicaţii legate de alăptare. Nu există dovezi că virusul rujeolic ar produce malformaţii sau anomalii fătului. Însă, la gravidele diagnosticate cu rujeolă s-au raportat rate mai crescute de avort, naşteri premature, feţi cu greutate mică la naştere. Dacă rujeola apare la o gravidă cu puţin timp înaintea naşterii există un risc crescut pentru dezvoltarea unei grave infecţii neonatale, în special la nou-născuţii prematuri.
În urmă cu trei ani, am avut o pacientă în vârstă de 33 de ani, care a solicitat consiliere şi informaţii despre investigaţiile paraclinice de laborator în vedera obţinerii unei sarcini. Am constatat că antecedentele vaccinale lipsesc, pacienta venea din altă regiune a României. Am recomandat analize de laborator curente, inclusiv titrare anticorpi (Ac), împotriva virusului hepatitic B (HBs), virus hepatită C, a rujeolei, rubeolei, toxoplasmozei, citomegalovirus, varicelă, sifilis şi HIV. Deşi, poate nu vă sunt familiare, le-am enumerat pe toate, pentru a şti ce anume trebuie făcut în astfel de situaţii.
Peste o săptămână, pacienta s-a întors cu rezultatele de laborator: valori normale pentru hematologie, biochimie şi urină.
În ceea ce priveşte imunologia şi markerii infecţioşi, valorile unora dintre aceştia mi-au atras atenţia.
Lipsa antecedentelor vaccinale şi titrarea anticorpilor, corelate cu anul în care a fost născută (1984), m-au condus la concluzia că pacienta are cel mult o doză de vaccin, deci nu este protejată împotriva rubeolei, rujeolei.
Atitudinea corectă a medicului, în afară de a consilia pacienta pentru o alimentaţie corectă, program de masă fix, mişcare şi evitarea pe cât posibil a stresului, este recomandarea fermă de vaccinare ROR (rujeolă, oreion, rubeolă), împotriva hepatitei B.
Pacienta însă a temporizat vaccinarea, a rămas însărcinată şi, la 18 săptămâni de sarcină, a revenit speriată că a fost la o petrecere care s-a desfăşurat într-un loc de joacă pentru copii, după 3 zile aflând că unul dintre copii, în vârstă de 2 ani şi jumătate, s-a îmbolnăvit şi părinţii spun că este vorba de rubeolă sau rujeolă, fără să poată preciza cu exactitate.
În această situaţie, (pacientă însărcinată, cu antecedente vaccinale necunoscute sau incomplete, cu contact posibil de boală infecţioasă şi cu lipsă de vaccinuri disponibile) a trebuit să clarificăm riscul reprezentat de contactul posibil infectant: dacă diagnosticul de rujeolă sau rubeolă a fost pus de un medic, dacă ştie că acel copil a fost vaccinat, sau că provine dintr-o familie care refuză vaccinările. Medicul infecţionist a confirmat diagnosticul de rujeolă la copil.
Am recomandat efectuarea în dinamică a titrului de Anticorpi Ig G şi Ig M pentru rujeolă şi rubeolă. Dozarea în dinamică a constatat creşterea titrului de IG M la rujeolă care a confirmat infecţia pacientei gravide cu virusul rujeolei. Panica a fost mare pentru gravidă, dar pentru că a fost o formă uşoară de rujeolă, în condiţii de repaus, concediu medical, regim alimentar şi hidratare adecvată, medicaţie tocolitică (care provoacă relaxarea uterină şi împiedică contracţiile miometrului n.r.) pentru evitarea unui avort de trimestru 2, evoluţia afost favorabilă.
De aceea, va recomand ca fiica dumneavoastră să meargă la medicul care îi supraveghează sarcina şi să aibă o discuţie cu acesta privind necesitatea cunoaşterii vaccinării corecte a viitoarei mame, vaccinarea conform protocoalelor internaţionale pentru obţinerea imunităţii anterior obţinerii unei sarcini şi testarea pentru bolile contagioase a gravidelor în primul trimestru de sarcină“.